KLINISCHER BEFUND: 190 cm, 99 kg.
Wirbelsäulenstatus: Halswírbelsäule (HWS) – Rotation eingeschränkt (30-0-30°). Keine segmentalen Unterschenkel im Bereich der BWS. Lendenwirbelsäule (LWS): Schober lumbalis 10/14 cm, Fingerbodenabstand ca. 20 cm. Kein sicherer Druckschmerz im Bereich des Iliosakralgelenks (ISG). Gelenkstatus: Angedeutete Heberdenknötchen an den Fingerendgelenken.
LABOR: Hb 13,2 g/dl, CRP <5 mg/l., BKS 8/h, Leukozyten 7.600/µl, RF neg., ccP-Ak neg., ANA 1:100.
BILDGEBENDE DIAGNOSTIK: Röntgen s. u.
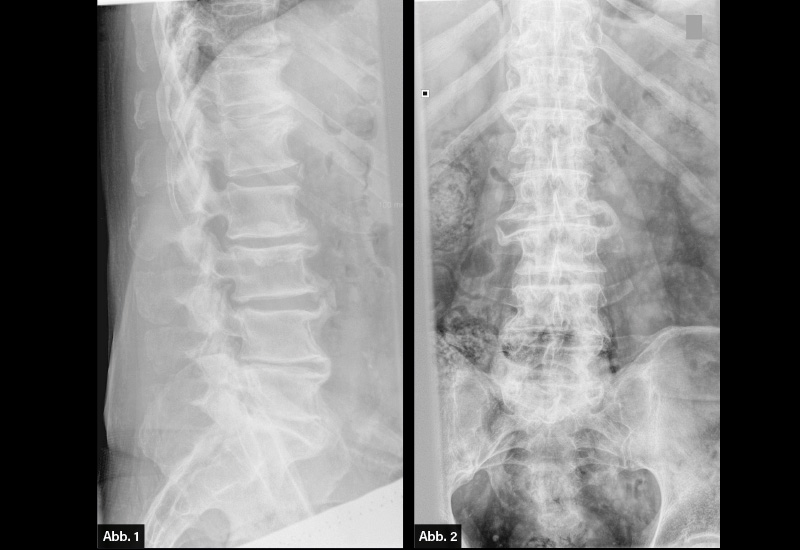
DIAGNOSE: Degeneratives LWS-Syndrom mit überbrückender Spondylophytenbildung und Bandscheibenraumverschmälerungen
Als Spondylarthrose bezeichnet man degenerative Veränderungen der Wirbelbogengelenke (Facettengelenke). Diese beruht auf einem meist altersbedingten Verschleiß (Arthrose) der kleinen Zwischenwirbelgelenke. Im Gegensatz zu entzündlichen Wirbelsäulenveränderungen reagiert der Körper auf die Knorpelschäden durch eine horizontale Verbreiterung der knöchernen Anteile (Spondylophyten).
Die Ausrichtung der Syndesmophytenbildung bei axSpA, insbesondere dem Prototyp Spondylitis ankylosans, findet dagegen vertikal statt. Diese knöchernen Veränderungen sind irreversibel. Durch reaktive entzündliche Veränderungen der Kapsel als auch knöchernen Appositionen kann es zu Reizungen, Irritationen und Quetschungen der Nervenwurzeln mit der typischen Symptomatik einer Lumbalgie oder Ischialgie kommen. Meist geht die Spondylarthrose mit der Ausbildung von Spondylophyten mit einer Osteochondrose einher.
Degenerative Veränderungen an den Wirbelkörpern (und Intervertebralräumen) werden als Spondylosis deformans (Spondylose) bezeichnet.
Prof. Dr. med. Herbert Kellner
Facharzt für Innere Medizin, Rheumatologie,
Gastroenterologie und
Physikalische Medizin
Romanstr. 9, 80639 München